Tuberøs sklerosekompleks (TSC)
Fakta om tuberøs sklerosekompleks (TSC)
*Tuberøs sklerosekompleks (TSC) fakta medisinsk forfatter:Charles Patrick Davis, MD, PhD
- Tuberøs sklerosekompleks (TSC) er en relativt sjelden genetisk sykdom som får godartede (ikke-kreft)svulster til å vokse i hjernen og andre vitale organer (for eksempel nyrer, hjerte, øyne, lunger og hud). >
- Det forekommer hos omtrent én av hver 6000 nyfødte, og symptomene kan dukke opp i det første leveåret hos mange pasienter.
- TSC er forårsaket av mutasjoner på to gener, TSC1 og TSC2, men bare ett av genene må påvirkes.
- Selv om de fleste pasienter med TSC oppstår på grunn av spontane mutasjoner i enten TSC1 eller TSC2, er det barn som får TSC direkte fra foreldrene sine ved autosomal dominant genetikk, slik at hvert barn har 50 % sjanse for å utvikle TSC.
- Siden TSC kan påvirke mange forskjellige systemer i kroppen, varierer tegn og symptomer avhengig av hvor svulstene vokser. TSC-svulster forekommer oftest i hjernen, nyrene, hjertet, lungene og huden. De fleste av disse svulstene er godartede, men noen få utvikler malignitet (kreftceller).
- Hjerneinvolvering i TSC involverer vanligvis anfall av mange typer, utviklingsforsinkelser som lærevansker og atferdsproblemer og autisme.
- Nyreproblemer som cyster og angiomyolipomer forekommer hos ca. 70–80 % av pasientene med TSC og kan føre til nedsatt nyrefunksjon og/eller nyresvikt; sjelden kan disse blø og føre til symptomer som anemi, ryggsmerter, svakhet og sjokk.
- Hudsymptomer på TSC kan være flekker på huden hvor som helst på kroppen, røde flekker eller ujevnheter som består av blodårer og fibrøst vev, panneplakk (hever misfargede områder som er vanlige og unike for TSC), Shagreen flekker (tykke læraktig offentlig hud på nedre rygg eller nakke), og små kjøttfulle svulster rundt og under tåneglene og fingerneglene.
- Lungelesjoner sees hos omtrent en tredjedel av voksne kvinner med TSC og mye sjeldnere hos menn med TSC.
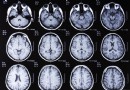
- TSC diagnostiseres etter kliniske kriterier. Det kan omfatte observasjon av anfall eller hvite flekker på huden. Ofte stilles diagnosen i kombinasjon med CT og/eller MR av hjernen og/eller ultralydundersøkelse av hjertelever og nyrer sammen med nøye hudundersøkelse.
- Er ingen kur mot TSC. Behandlingen er basert på å kontrollere anfallene med antiepileptika.
- Prognosen er variabel og avhenger av alvorlighetsgraden av symptomene. Alle individer med TSC er i faresonen for livstruende tilstander relatert til hjernesvulster, nyreskader eller lungeproblemer. Alvorlig rammede individer kan lide av mental retardasjon og epilepsi.
Tuberøs sklerosekomplekssymptom
Anfall
Et anfall er den ukontrollerte elektriske aktiviteten i hjernen, som kan gi en fysisk kramper, mindre fysiske tegn, tankeforstyrrelser eller en kombinasjon av symptomer.
Typen symptomer og anfall avhenger av hvor den unormale elektriske aktiviteten finner sted i hjernen, hva årsaken er, og slike faktorer som pasientens alder og generelle helsetilstand.
Anfall kan være forårsaket av hodeskader, hjernesvulster, blyforgiftning, feilutvikling av hjernen, genetiske og smittsomme sykdommer og feber. Hos halvparten av pasientene med anfall kan man ennå ikke finne noen årsak.
Lær mer om anfall »
Hva er tuberøs sklerose?
Tuberøs sklerose - også kalt tuberøs sklerosekompleks (TSC) - er en sjelden, multisystem genetisk sykdom som får godartede svulster til å vokse i hjernen og på andre vitale organer som nyrer, hjerte, øyne, lunger og hud . Det påvirker vanligvis sentralnervesystemet og resulterer i en kombinasjon av symptomer, inkludert anfall, utviklingsforsinkelse, atferdsproblemer, hudavvik og nyresykdom.
Lidelsen rammer så mange som 25 000 til 40 000 individer i USA og rundt 1 til 2 millioner individer over hele verden, med en estimert prevalens på en av 6 000 nyfødte. TSC forekommer i alle raser og etniske grupper, og hos begge kjønn.
Navnet tuberøs sklerose kommer fra den karakteristiske knoll eller potetlignende knuter i hjernen, som kalker med alderen og blir harde eller sklerotiske. Lidelsen – en gang kjent som epiloia eller Bournevilles sykdom -- ble først identifisert av en fransk lege for mer enn 100 år siden.
Mange TSC-pasienter viser tegn på lidelsen i det første leveåret. Imidlertid kan kliniske trekk være subtile i starten, og mange tegn og symptomer tar år å utvikle. Som et resultat kan TSC være ugjenkjent eller feildiagnostisert i årevis.
Er TSC arvet?
Selv om noen individer arver lidelsen fra en forelder med TSC, forekommer de fleste tilfeller som sporadiske tilfeller på grunn av nye, spontane mutasjoner i TSC1 eller TSC2. I denne situasjonen har ingen av foreldrene lidelsen eller de defekte genene. I stedet oppstår først et defekt gen hos det berørte individet.
I familiære tilfeller er TSC en autosomal dominant lidelse, som betyr at lidelsen kan overføres direkte fra foreldre til barn. I slike tilfeller trenger bare én forelder å ha det defekte genet for å overføre det til et barn. Hvis en forelder har TSC, har hvert avkom 50 prosent sjanse for å utvikle lidelsen. Barn som arver TSC har kanskje ikke de samme symptomene som foreldrene deres, og de kan ha enten en mildere eller mer alvorlig form for lidelsen.
Sjelden får individer TSC gjennom en prosess som kalles gonadal mosaikk . Disse pasientene har foreldre uten tilsynelatende defekter i de to genene som forårsaker lidelsen. Likevel kan disse foreldrene få et barn med TSC fordi en del av en av foreldrenes reproduktive celler (sperm eller egg) kan inneholde den genetiske mutasjonen uten at de andre cellene i kroppen er involvert. I tilfeller av gonadal mosaikk vil genetisk testing av en blodprøve kanskje ikke avsløre potensialet for å overføre sykdommen til avkom.
Hva er tegn og symptomer på TSC?
TSC kan påvirke mange forskjellige systemer i kroppen, og forårsake en rekke tegn og symptomer. Tegn på lidelsen varierer avhengig av hvilket system og hvilke organer som er involvert. Det naturlige forløpet av TSC varierer fra individ til individ, med symptomer som varierer fra svært milde til ganske alvorlige. I tillegg til de godartede svulstene som ofte forekommer ved TSC, inkluderer andre vanlige symptomer anfall, kognitiv svikt, atferdsproblemer og hudavvik. Svulster kan vokse i nesten alle organer, men de forekommer oftest i hjernen, nyrene, hjertet, lungene og huden. Ondartede svulster er sjeldne ved TSC. De som forekommer påvirker først og fremst nyrene.
Hjerneinvolvering i TSC Tre typer hjernelesjoner sees ved TSC:kortikale knoller , som sykdommen er oppkalt etter, dannes vanligvis på overflaten av hjernen, men kan også vises i de dype områdene av hjernen:subependymale knuter (SEN), som dannes i ventriklenes vegger - de væskefylte hulrommene i hjernen; og subependymale gigantiske astrocytomer (SEGA), som utvikler seg fra SEN og vokser slik at de kan blokkere væskestrømmen i hjernen, noe som forårsaker opphopning av væske og trykk og fører til hodepine og tåkesyn.
TSC forårsaker vanligvis de største problemene for de berørte og deres familiemedlemmer gjennom effekter på hjernens funksjon. De fleste individer med TSC vil ha anfall på et tidspunkt i løpet av livet. Anfall av alle typer kan forekomme, inkludert infantile spasmer; tonisk-kloniske anfall (også kjent som grand mal-anfall); eller tonisk, akinetisk, atypisk fravær, myokloniske, komplekse partielle eller generaliserte equires. Infantile spasmer kan oppstå allerede på fødselsdagen og er ofte vanskelige å gjenkjenne. Anfall kan også være vanskelig å kontrollere med medisiner, og noen ganger brukes kirurgi eller andre tiltak.
Omtrent halvparten til to tredjedeler av individer med TSC har utviklingsforsinkelser som spenner fra milde lærevansker til alvorlig funksjonshemming. Atferdsproblemer, inkludert aggresjon, plutselig raseri, oppmerksomhetsunderskudd hyperaktivitetsforstyrrelse, utagering, tvangslidelser og repeterende, destruktiv eller selvskadende atferd forekommer hos barn med TSC og kan være vanskelig å håndtere. Omtrent en tredjedel av barn med TSC oppfyller kriterier for autismespekterforstyrrelse.
Nyreproblemer slik som cyster og angiomyolipomer forekommer hos anslagsvis 70 til 80 prosent av individer med TSC, vanligvis mellom 15 og 30 år. Cyster er vanligvis små, vises i begrenset antall og forårsaker ingen alvorlige problemer. Omtrent 2 prosent av individer med TSC utvikler et stort antall cyster i et mønster som ligner polycystisk nyresykdom i barndommen. I disse tilfellene er nyrefunksjonen kompromittert og nyresvikt oppstår. I sjeldne tilfeller kan cystene blø, noe som fører til blodtap og anemi.
Angiomyolipomer - godartede vekster som består av fettvev og muskelceller - er de vanligste nyrelesjonene ved TSC. Disse vekstene sees hos de fleste individer med TSC, men finnes også hos omtrent én av hver 300 personer uten TSC. Angiomyolipomer forårsaket av TSC finnes vanligvis i begge nyrene, og i de fleste tilfeller gir de ingen symptomer. Imidlertid kan de noen ganger vokse seg så store at de forårsaker smerte eller nyresvikt. Blødning fra angiomyolipomer kan også forekomme, noe som forårsaker både smerte og svakhet. Hvis alvorlig blødning ikke stopper naturlig, kan det føre til alvorlig blodtap, noe som resulterer i dyp anemi og et livstruende blodtrykksfall, noe som krever øyeblikkelig legehjelp.
Andre sjeldne nyreproblemer inkluderer nyrecellekarsinom, som utvikler seg fra et angiomyolipom, og onkocytomer, godartede svulster som er unike for individer med TSC.
Svulster som kalles hjerte rabdomyomer finnes ofte i hjertene til spedbarn og små barn med TSC, og de er ofte sett på prenatale foster ultralydundersøkelser. Hvis svulstene er store eller det er flere svulster, kan de blokkere sirkulasjonen og forårsake død. Men hvis de ikke forårsaker problemer ved fødselen -- når de i de fleste tilfeller har størst størrelse -- blir de vanligvis mindre med tiden og påvirker ikke individet senere i livet.
Godartede svulster kalt phakomas er noen ganger funnet i øynene til individer med TSC, og vises som hvite flekker på netthinnen. Vanligvis forårsaker de ikke synstap eller andre synsproblemer, men de kan brukes til å diagnostisere sykdommen.
Ytterligere svulster og cyster kan finnes i andre områder av kroppen, inkludert lever, lunge og bukspyttkjertel. Bencyster, rektale polypper, tannkjøttfibromer og tanngroper kan også forekomme.
Et bredt utvalg av hudavvik kan forekomme hos personer med TSC. De fleste forårsaker ingen problemer, men er nyttige i diagnose. Noen tilfeller kan forårsake vansiring, noe som krever behandling. De vanligste hudavvikene inkluderer:
- Hypomelaniske makuler ("askebladflekker"), som er hvite eller lysere hudflekker som kan vises hvor som helst på kroppen og er forårsaket av mangel på hudpigment eller melanin - stoffet som gir huden fargen.
- Rødelige flekker eller ujevnheter kalt ansiktsangiofibromer (også kalt adenom sebaceum), som vises i ansiktet (noen ganger som akne) og består av blodårer og fibrøst vev.
- Høyde, misfargede områder på pannen kalt panneplakk, som er vanlige og unike for TSC og kan hjelpe leger med å diagnostisere lidelsen.
- Områder med tykk, læraktig, rullesteinhud kalt shagreen flekker, vanligvis funnet på korsryggen eller i nakken.
- Små kjøttfulle svulster som kalles unguale eller subunguale fibromer som vokser rundt og under tåneglene eller neglene og kan trenge kirurgisk fjerning hvis de forstørres eller forårsaker blødninger. Disse vises vanligvis senere i livet, i alderen 20-50 år.
- Andre hudtrekk som ikke er unike for individer med TSC, inkludert molluscum fibrosum eller hudmerker, som vanligvis forekommer på baksiden av nakken og skuldrene, café au lait-flekker eller flate brune merker, og poliose, en dusk eller lapp av hvitt hår som kan vises på hodebunnen eller øyelokkene.
Lungelesjoner er tilstede hos omtrent en tredjedel av voksne kvinner med TSC og er mye mindre vanlig hos menn. Lungelesjoner inkluderer lymfangioleiomyomatose (LAM) og multinodulær multifokal pneumocytthyperplasi (MMPH). LAM er en svulstlignende lidelse der celler prolifererer i lungene, og det er lungeødeleggelse med cystedannelse. Det er en rekke symptomer med LAM, med mange TSC-individer uten symptomer, mens andre lider av åndenød, som kan utvikle seg og være alvorlig. MMPH er en mer godartet svulst som forekommer likt hos menn og kvinner.
Siste nyheter om sunne barn
- Bekymret for tenåringens bruk av sosiale medier?
- Effektiviteten til «Veiledet lek» for læring
- Barnes atferd forverret seg med fjernundervisning
- Senere skolestarttider øker foreldrenes helse
- Alvorlig sykdom hos barn gir vanskeligheter
- Vil du ha flere nyheter? Registrer deg for MedicineNets nyhetsbrev!
Daglige helsenyheter
- Mono knyttet til multippel sklerose
- 1 av 10 fortsatt smittsom etter 10 dager
- Høyesterett blokkerer vaksinemandat
- Omicron:Tips om å gå trygt ut
- Masker reduserer avstanden på COVID-reiser
-
 Flere helsenyheter »
Flere helsenyheter »
Trending på MedicineNet
- Trippel-negativ brystkreft
- Årsaker til avføringsfargeendringer
- God hjertefrekvens etter alder
- Gjenopprettingstid for laminektomi
- Normalt blodtrykk etter alder
Hva forårsaker tuberøs sklerose?
TSC er forårsaket av defekter, eller mutasjoner, på to gener - TSC1 og TSC2. Bare ett av genene må påvirkes for at TSC skal være tilstede. TSC1-genet, oppdaget i 1997, er på kromosom 9 og produserer et protein kalt hamartin . TSC2-genet, oppdaget i 1993, er på kromosom 16 og produserer proteinet tuberin . Forskere mener at disse proteinene fungerer i et kompleks som vekstdempere ved å hemme aktiveringen av en master, evolusjonært konservert kinase kalt mTOR. Tap av regulering av mTOR forekommer i celler som mangler enten hamartin eller tuberin, og dette fører til unormal differensiering og utvikling, og til generering av forstørrede celler, som man ser i TSC-hjernelesjoner.
Hvordan diagnostiseres TSC?
Diagnosen TSC er basert på kliniske kriterier. I mange tilfeller er den første ledetråden for å gjenkjenne TSC tilstedeværelsen av anfall eller forsinket utvikling. I andre tilfeller kan det første tegnet være hvite flekker på huden (hypomelanotiske makuler) eller identifikasjon av hjertesvulst rabdomyom.
Diagnostisering av lidelsen er basert på en nøye klinisk undersøkelse i kombinasjon med computertomografi (CT) eller magnetisk resonansavbildning (MRI) av hjernen, som kan vise knoller i hjernen, og en ultralyd av hjertet, leveren og nyrene, som kan vise svulster i disse organene. Leger bør nøye undersøke huden for det store utvalget av hudtrekk, neglene og tåneglene for ungual fibromer, tennene og tannkjøttet for tanngroper og/eller tannkjøttfibromer, og øynene for retinale lesjoner. En Woods lampe eller ultrafiolett lys kan brukes til å lokalisere de hypomelantiske makulene som noen ganger er vanskelige å se på spedbarn og individer med blek eller lys hud. På grunn av det store utvalget av tegn på TSC, er det best hvis en lege med erfaring i diagnostisering av TSC vurderer en potensiell pasient.
Hos spedbarn kan TSC mistenkes hvis barnet har hjerterabdomyomer eller anfall (infantile spasmer) ved fødselen. Med en nøye undersøkelse av hud og hjerne kan det være mulig å diagnostisere TSC hos et veldig lite spedbarn. Imidlertid blir mange barn ikke diagnostisert før senere i livet når anfallene deres begynner og andre symptomer som ansiktsangiofibromer dukker opp.
Hvordan behandles TSC?
Det er ingen kur for TSC, selv om behandling er tilgjengelig for en rekke av symptomene. Antiepileptika kan brukes for å kontrollere anfall. Vigabatrin er et spesielt nyttig medikament ved TSC, og har blitt godkjent av U.S. Food and Drug Administration (FDA) for behandling av infantile spasmer ved TSC, selv om det har betydelige bivirkninger. FDA har godkjent stoffet everolimus (Afinitor®) for å behandle subependymale gigantcelleastrocytomer (SEGA hjernesvulster) og angiomyolipom nyresvulster. Spesifikke medisiner kan foreskrives for atferdsproblemer. Intervensjonsprogrammer inkludert spesialskole og ergoterapi kan være til nytte for personer med spesielle behov og utviklingsproblemer. Kirurgi kan være nødvendig ved komplikasjoner knyttet til knoller, SEN eller SEGA, samt ved risiko for blødning fra nyresvulster. Respiratorisk insuffisiens på grunn av LAM kan behandles med supplerende oksygenbehandling eller lungetransplantasjon hvis den er alvorlig.
Fordi TSC er en livslang tilstand, må individer overvåkes regelmessig av en lege for å sikre at de får best mulig behandling. På grunn av de mange varierte symptomene på TSC, anbefales behandling av en kliniker med erfaring med lidelsen.
Grunnleggende laboratoriestudier har avdekket innsikt i funksjonen til TSC-genene og har ført til nylig bruk av rapamycin og relaterte medisiner for behandling av noen manifestasjoner av TSC. Rapamycin har vist seg å være effektiv i behandling av SEGA, hjernesvulsten sett i TSC. Imidlertid er fordelen for en rekke andre aspekter av og svulster sett hos personer med TSC mindre sikker, og kliniske studier som ser på fordelene nøye, fortsetter. Rapamycin og relaterte legemidler er ennå ikke godkjent av FDA for noe formål hos personer med TSC.
Abonner på MedicineNets nyhetsbrev for barnehelse og foreldre
Ved å klikke på «Send» godtar jeg MedicineNets vilkår og betingelser og personvernregler. Jeg godtar også å motta e-poster fra MedicineNet, og jeg forstår at jeg kan velge bort MedicineNet-abonnementer når som helst.
Hva er prognosen?
Prognosen for personer med TSC er svært varierende og avhenger av alvorlighetsgraden av symptomene. De personene med milde symptomer klarer seg vanligvis bra og har en normal forventet levealder, mens de tar hensyn til TSC-spesifikke problemer. Personer som er alvorlig rammet kan lide av alvorlig mental retardasjon og vedvarende epilepsi.
Alle individer med TSC er i faresonen for livstruende tilstander relatert til hjernesvulster, nyreskader eller LAM. Fortsatt overvåking av en lege med erfaring med TSC er viktig. Med passende medisinsk behandling kan de fleste personer med lidelsen se frem til normal forventet levealder.
Hvilken forskning gjøres?
Innenfor den føderale regjeringen er den ledende støttespilleren for forskning på TSC National Institute of Neurological Disorders and Stroke (NINDS). NINDS, en del av National Institutes of Health (NIH), er ansvarlig for å støtte og drive forskning på hjernen og sentralnervesystemet. NINDS forsker i sine laboratorier ved NIH og støtter også studier gjennom tilskudd til store medisinske institusjoner over hele landet. National Heart, Lung, and Blood Institute og National Cancer Institute, også komponenter av NIH, støtter og utfører forskning på TSC.
Forskere som studerer TSC søker å øke vår forståelse av lidelsen ved å lære mer om TSC1- og TSC2-genene som kan forårsake lidelsen og funksjonen til proteinene-tuberin og hamartin som produseres av disse genene. Forskere håper kunnskap oppnådd fra deres nåværende forskning vil forbedre den genetiske testen for TSC og føre til nye behandlingsmuligheter, metoder for forebygging og, til syvende og sist, en kur for denne lidelsen.
Forskningsstudier strekker seg fra helt grunnleggende vitenskapelig undersøkelse til klinisk translasjonsforskning. For eksempel prøver noen etterforskere å identifisere alle proteinkomponentene som er i den samme "signalveien" der TSC1- og TSC2-proteinproduktene og mTOR-proteinet er involvert. Andre studier er fokusert på å forstå i detalj hvordan sykdommen utvikler seg, både i dyremodeller og hos pasienter, for bedre å definere nye måter å kontrollere eller forhindre utviklingen av sykdommen på. Til slutt er kliniske studier av rapamycin i gang (med NINDS og NCI-støtte) for å teste den potensielle fordelen med denne forbindelsen for noen av svulstene som er problematiske hos TSC-pasienter.
Fra 
Foreldreressurser
- Får barn ulcerøs kolitt?
Utvalgte sentre
- God og dårlig mat for psoriasis
- Video:Bli personlig på livet med MS
Helseløsninger fra våre sponsorer
- Shot-free MS-behandling
- Barnet ditt og covid-19
Hvor kan jeg få mer informasjon?
For mer informasjon om nevrologiske lidelser eller forskningsprogrammer finansiert av National Institute of Neurological Disorders and Stroke, kontakt Instituttets Brain Resources and Information Network (BRAIN) på:
HJERNE
P.O. Box 5801
Bethesda, MD 20824
800-352-9424
http://www.ninds.nih.gov
Informasjon er også tilgjengelig fra følgende organisasjoner:
Tuberous Sclerosis Alliance
801 Roeder Road
Suite 750
Silver Spring, MD 20910-4467
[e-postbeskyttet]
http://www.tsalliance.org/
Tlf:301-562-9890; 800-225-6872
Faks:301-562-9870
Epilepsy Foundation
8301 Professional Place East, Suite 200
Landover, MD 20785-7223
[e-postbeskyttet]
http://www.epilepsy.com
Tlf:301-459-3700; 800-EFA-1000 (332-1000)
Faks:301-577-2684
National Organization for Rare Disorders (NORD)
55 Kenosia Avenue
Danbury, CT 06810
[email protected]
https://rarediseases.org/
Tel:203 -744-0100; Talepost:800-999-NORD (6673)
Faks:203-798-2291